EYE DISEASES目の病気
白内障
白内障とは
白内障は、目の中の「水晶体」という部分が濁ることで視力が低下する状態です。
水晶体はカメラのレンズのような役割を果たしていますが、これが濁ると視界がぼやけたり、かすんだりします。加齢が最も一般的な原因ですが、糖尿病や外傷、長期間のステロイドの使用などが関係することもあります。まれに子どもや新生児に白内障が見つかることもあります。
- 主な症状
- ・視界がかすむ
- ・眩しく感じる
- ・物が二重に見えることがある
治療法
点眼薬で白内障の進行を抑えることは出来ますが、日常生活に支障を来たすようになれば手術が適応となります。手術では濁った水晶体を取り除き、代わりに人工のレンズを挿入します。
緑内障
緑内障とは
緑内障は、目の中の視神経が障害されることで視野が狭くなる病気です。
進行すると視力を失うことがあるため、早期発見と治療が重要です。眼圧が高いことが主なリスク要因ですが、眼圧が正常でも発症する場合があります(正常眼圧緑内障)。他に、遺伝的な要素や加齢なども関連しています。
- 主な症状
- ・初期段階ではほとんど自覚症状はありません
- ・視野が少しずつ狭くなる
- ・進行すると視力を失うことがある
治療法
点眼薬で眼圧を下げることが基本的な治療法です。
点眼薬で十分に眼圧が下がらない場合や、視野障害の進行がみられる場合、または点眼薬アレルギーなどで点眼加療が難しい場合には、手術やレーザー治療が必要になることもあります。現在のところ、障害された視神経を回復させる方法は確立されていないので、早期に緑内障を発見し、適切な治療を開始することが非常に重要です。
糖尿病網膜症
糖尿病網膜症とは
血糖値が高い状態が長く続くと、網膜の細い血管が徐々にダメージを受けます。血管が詰まると「新生血管」が発生しますが、この新生血管は非常にもろく、容易に出血を起こします。また、出血によって形成された増殖膜が網膜を引っ張ることで、網膜剥離を引き起こすこともあります(牽引性網膜剥離)。病気が進行すると、最悪の場合失明に至ることもあります。
糖尿病網膜症は初期段階ではほとんど自覚症状がなく、自覚症状が現れた場合にはすでに病状が進行している可能性が高いです。しかし、適切な治療を受けることで重症化を予防することが可能です。そのため、糖尿病と診断されたら、自覚症状がなくても定期的に眼科を受診し、眼底検査を受けることが重要です。
- 主な症状
- ・視界がかすむ、歪む
- ・飛蚊症(黒い点や線が見える)
- ・視力低下
治療法
進行度に応じて治療法が異なります。網膜が酸素不足に陥った場合には、新生血管の発生を抑えるレーザー治療を行います。黄斑浮腫に対しては抗VEGF(血管内皮増殖因子)薬の注射が有効です。また、硝子体出血や網膜剥離が発生した場合には硝子体手術を行います。
網膜剥離
網膜剥離とは
網膜が眼球の内壁から剥がれる病気で、視野が端から欠けていきます。
放置すると失明する恐れがあり、迅速な治療が必要です。原因には加齢、強度近視、眼外傷などが挙げられます。その他、若年者ではアトピー性皮膚炎や未熟児網膜症などに合併する網膜剥離もあります。
- 主な症状
- ・飛蚊症(黒い点や線が見える)
- ・視野が狭くなる
- ・視力低下
治療法
レーザー治療、硝子体手術、強膜バックリング手術などがあり、年齢や網膜剥離の状態により治療法を選択します。
加齢黄斑変性
加齢黄斑変性とは
加齢によって網膜の中央部「黄斑」に出血したり、水が溜まったりする病気で、視野の中心が見えにくくなるため、日常生活に支障をきたします。加齢黄斑変性には「萎縮型」と「滲出型」の二つのタイプがあり、それぞれ病態と治療法が異なります。
- 主な症状
- ・物がゆがんで見える
- ・視野の中心が暗くなる、欠ける
- ・視力低下
治療法
萎縮型加齢黄斑変性は残念ながら現在のところ有効な治療法はありません。
滲出型加齢黄斑変性の場合、抗VEGF薬の硝子体注射、レーザー光凝固術、光線力学的療法(PDT)、手術などがありますが、多くの場合抗VEGF薬の硝子体注射が第一選択となります。
禁煙など生活習慣の改善やサプリメントの服用も進行予防に役立ちます。
ドライアイ
ドライアイとは
涙の分泌量が不足したり、蒸発が亢進することで、目が乾燥する病気です。
加齢や、VDT作業、眼科手術などが誘因となります。またシェーグレン症候群や甲状腺機能障害などの全身疾患もドライアイの原因の一つとなります。
- 主な症状
- ・目が乾いた感じがする、ゴロゴロする
- ・目が疲れる
- ・視界がぼやける
- ・涙がたくさん出る(反射的な涙の分泌)
治療法
ヒアルロン酸ナトリウムや人工涙液などの点眼薬を使用します。
その他、重症のドライアイの場合は、自己血清点眼薬や、涙点(涙液を排出するいわば排水口)を塞いで涙の排出量を減らす「涙点プラグ」を使用することもあります。
結膜炎
結膜炎とは
結膜が炎症を起こしている状態を言います。
細菌、ウイルスなどの感染によって起こる感染性結膜炎と、アレルギーによって起こるアレルギー性結膜炎の二つに大きく分けられます。
- 主な症状
- ・目の充血や赤み
- ・かゆみや異物感
- ・涙や目やにの増加
- ・まぶたが腫れる
治療法
原因に応じた治療を行います。感染性結膜炎の場合は抗生剤や抗炎症の点眼薬を使用し、アレルギー性結膜炎の場合は抗アレルギー薬や抗炎症の点眼薬を使用します。
霰粒腫
霰粒腫とは
まぶたの縁に並んでいる脂肪腺(マイボーム腺)の機能不全によってマイボーム腺がつまり、良性のしこりができる病気です。マイボーム腺に細菌が感染すると炎症によって赤く腫れて痛みが出るようになります。これを「急性霰粒腫」と言います。
- 主な症状
- ・まぶたにしこりや腫れができる
- ・痛みを伴うこともある
治療法
ステロイドの点眼や軟膏を使用します。治らない場合は、切開手術でしこりを除去します。
麦粒腫
麦粒腫とは
まつ毛の根元(モル腺やツヮイス腺)に細菌感染が起こることが原因で、赤く腫れて痛みを伴います。
- 主な症状
- ・まぶたが赤く腫れる
- ・痛みやかゆみを伴う
- ・膿がたまることもある
治療法
抗生剤の点眼薬や内服薬を使用します。切開して膿を排出することもあります。
眼瞼下垂
眼瞼下垂とは
まぶたを持ち上げる筋肉(眼瞼挙筋)の機能低下によって、上まぶたが下がった状態を指します。
生まれつきの場合(先天性)と、加齢による筋肉や腱膜の衰え、外傷、コンタクトレンズの長期使用、神経や筋疾患などが原因となる場合があります。
- 主な症状
- ・上まぶたが下がり、視界が狭くなる
- ・額を使ってまぶたを引き上げようとするため額にしわができやすい
治療法
先天性の場合吊り上げ術(腱膜移植法)、後天性の場合眼瞼挙筋を縫い縮める手術(挙筋前転法)などが一般的に行われています。
眼瞼内反症
眼瞼内反症とは
まぶたが内側に巻き込み、まつげが眼球に当たることで痛みや不快感を引き起こします。
子どもにみられる先天性の睫毛内反症と、高齢者に多い眼瞼内反症に大別できます。
- 主な症状
- ・目の違和感や異物感
- ・涙が出やすくなる
- ・角膜が傷つくことで視力が低下する場合もある
治療法
子どもの睫毛内反症は成長とともに自然に改善することがあるので、程度がひどくなければ経過を見ます。しかし、痛みや羞明などの症状で日常生活に支障が出る場合は手術が必要です。大人の眼瞼内反症は、軽症であれば定期的に角膜に触れている睫毛を抜いて経過をみていくこともありますが、手術が必要な場合は縮んでしまった筋肉(下眼瞼牽引筋腱膜や眼輪筋)を縫い縮める手術を行います。
涙道閉塞
涙道閉塞とは
涙はまぶたの内側の上下2か所にある「涙点」より涙小管~涙嚢~鼻涙管を経て鼻腔に流れ出ます。涙道閉塞症とは涙の排出経路のどこかがつまることをいいます。涙がうまく排出されなければ、涙があふれ出てきたり、感染や炎症を引き起こして目やにが出たり、腫れや痛みを伴うこともあります。先天性鼻涙管閉塞などの生まれつきのものや、結膜炎、外傷、抗がん剤の副作用などの原因で後天性に起こるものがあります。
- 主な症状
- ・涙が止まらない
- ・目やに、涙道周辺の腫れや痛み
治療法
先天性鼻涙管閉塞は1歳までに90%が自然開通するので、生後半年~1歳ごろまでは涙嚢がある鼻の付け根の部分のマッサージを行いながら様子をみます。それでも開通しなかった場合はブジー処置を行い鼻涙管にある膜を破り、涙が通るようにしてあげます。ただし、急性涙嚢炎を起こしている場合は早めの治療を要することもあります。涙道形成不全が原因であれば、手術を要することもあります。成人の涙道閉塞においては、涙道内視鏡を用いてシリコン製の涙管チューブを涙道内に留置する方法や、涙嚢鼻腔吻合術などの手術があります。
斜視
斜視とは
通常、人の目は同じ方向を向いています。斜視は、両目の視線が同じ方向を向かず、片方の目が違う方向を向いている状態を指します。生まれつきの場合や後天的な原因で発症する場合があります。後天的な原因には、糖尿病、神経疾患、筋疾患、甲状腺疾患、腫瘍や外傷などがあります。
斜視は見た目の問題だけでなく、両眼視機能(両目で物を見る能力)に影響を及ぼして遠近感や立体感がわからなくなったり、ものが二重に見えたり、眼精疲労を引き起こすなど日常生活にも影響を与えることがあります。
斜視の種類
-
- 内斜視

- 片方の目が内側を向く状態
-
- 外斜視

- 片方の目が外側を向く状態
-
- 上斜視

- 片方の目が上方を向く状態
-
- 下斜視

- 片方の目が下方を向く状態
-
- 内方回旋斜視

- 片方の目が内方に回旋している状態
-
- 外方回旋斜視
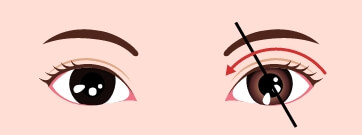
- 片方の目が外方に回旋している状態
- 主な症状
- ・目の位置のズレ
- ・ものが二重に見える、片目を閉じてしまう
- ・目が疲れやすい
- ・遠近感、距離感や立体感がわかりづらい
- ・首を傾けている、横を向いている
- ・まぶしい
- ・まれに弱視になることもあります(斜視弱視)
代表的な斜視
- 乳児内斜視
- 生後6ヶ月以内に発症する内斜視。両眼視機能に影響を及ぼします。
- 調節性内斜視
- 生後1年前後で発症します。通常、遠視が原因で起こる内斜視で、眼鏡治療によって改善します。
- 急性内斜視
- 後天性に突然発症する内斜視。スマートフォンなどのデジタルデバイスの過剰使用が発症に関与している可能性も考えられています。
- 間欠性外斜視
- 最も多い斜視で、外斜視の時とそうでない時があります。多くの場合は両眼視機能の発達に問題ありません。
- 上斜筋麻痺
- 先天性と後天性にわけられます。先天性は子どもの斜頸(首を傾ける)で見つかります。後天性は外傷や脳血管障害等で発症し、複視を訴えます。
主な治療法
斜視の治療は、個々によって異なります。
当院では斜視の種類や原因を正確に診断し、それぞれの斜視に合わせて適切な治療を行います。
-
- 1.眼鏡治療
- 調節性内斜視など屈折異常が原因である場合、まず調節麻痺薬(ピント合わせを司る「毛様体筋」の緊張を和らげる作用があります)を点眼して正確な屈折値を調べ、適切な眼鏡を処方します。
また、後天性斜視において複視を自覚している場合、複視を軽減する目的で対症的にプリズム眼鏡やオクルーダーレンズ(すりガラス状のレンズ)を処方します。
-
- 2.手術
- 適応を考慮し、希望があれば手術を行います。目を動かす筋肉を調整する手術を行います。

- 斜視でお悩みの方は、ぜひ当院へご相談ください。
お子さまからご高齢の方まで、丁寧にお話を伺い、正確な診断と適切な治療を行っています。
弱視
弱視とは

- 小児眼科領域で最も多い病気です。弱視とは視力の成長が停止していて、眼鏡などを使っても視力が十分に出ない状態を指します。出生直後の正常新生児の視力は0.02程度ですが、その後鮮明な像を両眼で見ることにより、視力が発達していきます。屈折異常、斜視、先天性の白内障や眼瞼下垂などが原因で生後適切な視刺激が与えられなかった場合、十分に視力は発達しません。小児の視機能の発達にはタイムリミットがあり(視覚の感受性期)、8歳ぐらいまでと言われています。したがって、幼少期のうちに早期発見と治療を行い、視力の発達を促していくことが重要です。
- 主な症状
- ・片目または両目の視力が低い
- ・本人は自覚症状がないことがほとんどです
治療法
先天白内障など視覚を遮断する明らかな原因(形態覚遮断)があれば、できるだけ早期に原因を取り除く治療を行います。基本は屈折矯正であり、まず調節麻痺薬(ピント合わせを司る「毛様体筋」の緊張を和らげる作用があります)を点眼して正確な屈折値を調べ、適切な眼鏡を処方します。眼鏡装用によってもなかなか視力が伸びない場合は、見えている方の目にアイパッチを貼付し、強制的に弱視眼を使わせることで視力の発達を促すこともあります。
甲状腺眼症
甲状腺眼症とは
甲状腺眼症は、甲状腺の異常(バセドウ病や稀に橋本病)に関連して目の周りの組織に影響を与え、炎症や腫れを引き起こす病気です。バセドウ病の50〜60%に甲状腺眼症が生じます。男女比は1:4と圧倒的に女性に多いですが、男性は女性より重症である傾向があります。また喫煙は重症化、再燃のリスクとなります。
- 主な症状
- ・まぶたの腫れや目の突出
- ・目の乾きや痛み
- ・まぶたが引っ張られ、目が大きくなる
- ・逆まつげ
- ・複視
- ・視力低下
治療法
甲状腺眼症は眼球突出や斜視などの症状が後遺症として残ってしまうことが問題となります。
ほとんどの方の症状のピークは発症後半年で、その後徐々に炎症が消退していきますが、発症後、症状がピークに向かっている最中に適切な治療を行うことで後遺症を減らすことができます。
当院では、早期診断と症状を抑えるための治療を行っています。軽度の場合は、ステロイドやドライアイの点眼や、ステロイドの注射を行います。症状が進んでいる場合はステロイドの点滴や放射線治療などが必要になるため、大学病院など高度医療機関へ紹介を行っています。また、後遺症に対しては斜視手術や眼窩減圧術などの手術を行うこともあります。当院でも甲状腺眼症に伴う斜視の手術を行っております。
